Câteva zeci de persoane participă la un protest anti-vaccinare Covid la Cluj-Napoca, sâmbătă 23 octombrie 2021. Foto: Melinda Nagy, Inquam Photos

Câteva zeci de persoane participă la un protest anti-vaccinare Covid la Cluj-Napoca, sâmbătă 23 octombrie 2021. Foto: Melinda Nagy, Inquam Photos
06/02/2022
HPV în România: povestea unei tragedii evitabile
- 1800 românce mor anual de cancer de col uterin;
- 3500 sunt diagnosticate cu boala, în fiecare an;
- Din 2010 până în 2020, 17 mii de femei au fost răpuse de boală.
„Am fost complet nepregătită”, își descrie Maria* primul contact cu diagnosticul de infecție HPV. Era 2017 și prietenul ei de atunci a primit telefon de la o fostă parteneră, care i-a spus că ea are HPV și ar face bine să anunțe mai departe. Până atunci, Maria nu știa mare lucru despre virus, nu cunoștea nici prea multe persoane care să fi avut sau care să vorbească deschis despre asta. Mai mult decât atât, Maria nu făcuse niciodată un control ginecologic, deși avea aproape 30 de ani. Spune că nu avusese niciodată o problemă în sensul ăsta și nici nu-și imaginase că va avea vreodată.
„Am mers la o clinică privată, am făcut un Papanicolau (n.r. test care identifică celule anormale la nivelul colului uterin), a ieșit că am niște modificări celulare la nivelul colului. În momentul ăla, nu știam exact ce înseamnă asta, dacă sunt de la HPV. Următorul pas a fost să fac genotiparea HPV. Șoc și groază, au ieșit vreo patru tulpini, din care două erau cu risc foarte înalt în ceea ce privește cancerul de col, 16 și 18”, își amintește Maria.
Cele două tulpini sunt responsabile de 70% dintre cazurile de cancer de col uterin, potrivit Organizației Mondiale a Sănătății. Rezultatul i-a dat întreaga lume peste cap. „A fost ca un duș cu apă rece spre înghețată”, își descrie Maria stările emoționale de atunci. Era convinsă că deja are cancer sau dacă nu are, îl va dezvolta foarte curând.
—
Date precum cele de mai sus se găsesc peste tot în presa mainstream sau mai puțin mainstream, în rapoarte oficiale și studii științifice. Pentru un cetățean obișnuit, fără pregătire medicală, enumerarea unor date privind prevalența cancerului de col uterin și decesele cauzate de acesta va suna tragic, fără îndoială, dar cifrele nu spun întreaga poveste. Pentru că acest cancer, spre deosebire de multe alte cancere, poate fi prevenit sau tratat cu succes. Tragedia ilustrată de cifre nu este inevitabilă.
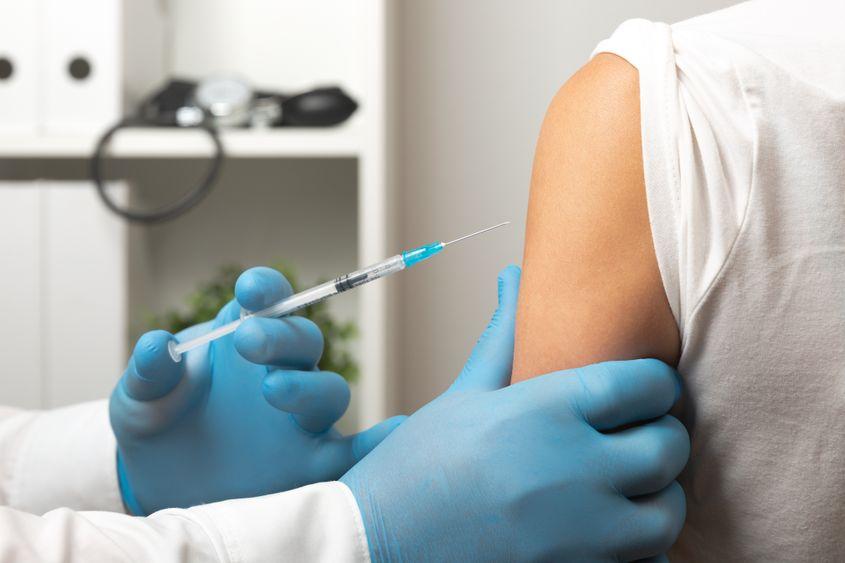
Cum previi cancerul de col uterin, totuși? Prin vaccinare și controale periodice. Un studiu suedez arăta în 2020 că persoanele vaccinate împotriva virusului (de dragul preciziei, trebuie menționat că vaccinurile existente acționează împotriva celor mai periculoase tulpini ale virusului) înainte de vârsta de 17 ani prezintă un risc cu 88% mai mic de a face cancer cervical față de cele care n-au fost imunizate niciodată. Eficiența vaccinurilor existente pe piață scade odată cu trecerea timpului, însă nu complet. Iar dacă nu te-ai vaccinat, este esențial să faci controale anuale, pentru a depista leziunile pe col din timp. Din păcate, atât vaccinarea, cât și screeningul sunt capitole la care România a eșuat și continuă să eșueze lamentabil.
Mulți ne citesc, puțini ne susțin. Fără ajutorul tău, nu putem continua să scriem astfel de articole. Cu doar 5 euro pe lună ne poți ajuta mai mult decât crezi și poți face diferența chiar acum!
Foto © Arturs Budkevics | Dreamstime.com
Antivaccinismul nu s-a născut odată cu pandemia de Covid-19
Maria, ca atâtea alte românce care trec astăzi prin același lucru, putea evita întreaga experiență dacă se vaccina în timpul primelor două tentative ale statului român de a imuniza tinerele împotriva celor mai agresive tulpini de HPV. Prima campanie a avut loc în 2008, când ministru al sănătății era liberalul Eugen Nicolăescu. Atunci, statul român a contractat 330 de mii de doze, cu intenția de a vaccina 110 mii de eleve cu vârste cuprinse între 9 și 11 ani. În iunie 2009, Ministerul Sănătății recunoștea într-un comunicat oficial că doar 2600 de eleve fuseseră imunizate până la data respectivă, adică 2% din grupul vizat.
„Prima campanie de vaccinare HPV a marcat, de fapt, nașterea antivaccinismului în România. N-au stat românii să coacă cu capul lor antivaccinismul. A fost importat de-a gata din Statele Unite, a venit pachet pe filiera neoprotestantă, o filieră foarte bine organizată și disciplinată care l-a viralizat. Evident, a găsit și un teren fertil, campania de vaccinare anti-HPV a beneficiat de o comunicare execrabilă marca guvernul României și Ministerul Sănătății”, explică Ana Măiță președintele Asociației Mame pentru Mame, ONG care militează de ani de zile pentru reluarea vaccinării gratuite împotriva HPV.
Atât accesul la vaccin, cât și educația sexuală, care le-ar învăța pe tinerele femei despre importanța procesului de screening prin testul Papanicolau, au fost contestate în repetate rânduri de organizații precum Coaliția pentru Familie sau Provita. Inquam Photos / Alberto Grosescu
Între poliție și spital. Ce se întâmplă cu copiii care consumă droguri?
Centrul de Recuperare și Educaţie împotriva Adicţiilor pentru Adolescenţi și Tineri la Voila (CREAATiV) este un program care a pornit de la o întrebare simplă: unde se tratează, în România, un copil care consumă droguri? „Nicăieri”, era răspunsul pe care îl dădea Irina Minescu, managera spitalului, înainte ca Voila să înceapă proiectul împreună cu Asociația Zi de Bine și Clinica Psy.
Wiz Khalifa și suma eșecurilor României în materie de droguri
Un scenariu probabil în ceea ce-l privește pe Wiz Khalifa este forțarea unei grațieri de către președintele american Donald Trump, prin presiune asupra președintelui Nicușor Dan.
Contactat de PressOne pentru a explica ce s-a întâmplat atunci, Eugen Nicolăescu a refuzat să dea declarații, susținând că funcția pe care o ocupă acum, cea de viceguvernator al Băncii Naționale a României, nu-i permite să facă asta. Chiar și fără contribuția fostului ministru, explicația eșecului de atunci e simplă și foarte asemănătoare cu ce petrece acum, în timpul pandemiei de COVID-19: guvernul a comunicat insuficient, iar spațiul public a fost inundat de minciuni privind vaccinurile.
Practic, statul a cumpărat niște sute de mii de doze, apoi le-a trimis către școli, pentru a începe vaccinarea, fără a exista o campanie de informare în prealabil. Drept urmare, mulți părinți au zis „nu”, poate și pentru că una dintre teoriile conspiraționiste la modă era că fetele vaccinate împotriva HPV își vor începe viețile sexuale mai repede. Minciună care n-a picat deloc bine într-o societate încă foarte tradiționalistă.
N-a ajutat nici faptul că președintele Societății Române de Epidemiologie din acea perioadă, Geza Molnar, susținea că, dacă ar avea o fetiță în clasa a patra, n-ar vaccina-o (astăzi are păreri la fel de controversate despre vaccinurile anti-COVID), iar medicul Sorin Paveliu, președintele de atunci al Comisiei de Sănătate din Camera Deputaților, planta semințele îndoielii spunând că vaccinul nu a fost testat suficient.
Un newsletter pentru cititori curioși și inteligenți.
Sunt curios
Drept urmare, vaccinarea a fost suspendată temporar și reluată ulterior, în 2009, dar nu înainte ca un alt ministru al Sănătății, social-democratul Ion Bazac, să lanseze o campanie de informare intitulată „Tu decizi pentru sănătatea fiicei tale. Informează-te!”. La începutul lui 2010, PRO TV raporta rezultatele campaniei: rata de acceptare a serului anti-HPV se învârtea în jurul procentului de 5%, astfel că, de exemplu, din 6600 de eleve eligibile în București, doar 456 se imunizaseră cu prima doză de vaccin.
Din disperare, autoritățile au extins vaccinarea gratuită la tinere cu vârste cuprinse între 14 și 24 de ani, categorie în care intra și Maria la vremea respectivă. Fără succes, însă, astfel că sute de mii de doze au ajuns să fie pur și simplu aruncate la gunoi.
La fel ca omologul său liberal, Ion Bazac (astăzi dealer de mașini Ferrari) a refuzat să dea explicații pentru eșecul de atunci, cu pretextul că „nu mai face declarații publice de mult timp”.
Importanța unui doctor care știe să comunice
Maria spune după aflarea rezultatelor a intrat într-o gaură neagră, săpând întruna după informații, uneori în locuri nu tocmai potrivite, care-i alimentau anxietatea. A reușit totuși să se mobilizeze și să ceară o a doua părere, tot la un spital privat, unde i s-a făcut o colposcopie - o procedură medicală de examinare a colului și a părții inferioare a uterului. I s-a confirmat că va fi nevoie de o intervenție chirurgicală non-invazivă pentru a înlătura țesutul afectat de virus.
„Am făcut acea intervenție, după a venit și biopsia țesutului care a fost îndepărtat. Și, aparent, lucrurile arătau destul de nasol, pentru că rezultatul era de CIN3, ceea ce înseamnă displazie severă, deci erau celule precanceroase. Și mi-a zis că a fost foarte bine că am luat o decizie și am descoperit-o”, spune Maria.
Deși diagnosticul a fost destul de grav, discursul noului medic a fost mult mai liniștitor. I-a recomandat un tratament de stimulare a imunității, pentru că momentan nu există un leac pentru infecția propriu-zisă, tot ce poți face este să ajuți organismul în lupta cu virusul.
Au urmat ani buni de tratamente cu diverse pastile, plus un regim de monitorizare atentă: Papanicolau și colposcopii bianuale, genotipare anuală.
După extirparea țesutului afectat, Papanicolau a ieșit negativ de fiecare dată, adică fără modificări celulare suplimentare, iar la colposcopie se putea vedea că rana se vindecă. La începutul anului trecut, a repetat genotiparea HPV și a ieșit negativ. Medicul i-a spus că e o veste bună, dar să n-o ia ca pe un diagnostic final și i-a recomandat să repete testul la un alt laborator. N-a găsit încă unul, pentru că mai toate locurile prin care a fost se lucra cu același laborator, așa că a făcut în același loc. A ieșit negativ și a doua oară.
Teodora avea 23 de ani în 2012, când s-a mutat în Belgia. Acolo, dacă ultimul Papanicolau nu a fost cu probleme, următorul decontat de stat poate fi făcut peste trei ani. Așa l-a făcut și Teodora, o dată la trei ani. Asta până în 2020, când a schimbat ginecologul și acesta i-a recomandat să facă un Papanicolau, chit că făcuse deja unul în urmă cu doar un an și jumătate.
„Nu e neapărat ok, dacă ești activă sexual și dacă ai diverși parteneri, nu unul stabil. Eu atunci n-am știut, am continuat să-l fac la trei ani”, povestește Teodora. După control, a fost chemată la cabinet pentru o discuție. Îi ieșiseră niște leziuni cu grad scăzut de risc, care pot trece foarte bine de la sine. Au urmat controale și alte analize, a făcut și o biopsie, a reieșit că are o tulpină de HPV cu grad mare de risc, dar nu 16 și 18.
„Mi-a zis că n-am mare lucru de făcut, doar să fac tratament cu Papilocare (n.r. un gel de reparare a leziunilor cervicale) și să revin la control peste șase luni, să-mi facă din nou Papanicolau”, își amintește Teodora.
Controlul următor a arătat că nu s-a schimbat nimic, nici în bine, nici în rău, au ieșit aceleași leziuni de grad jos. I s-a spus că nu are decât să aștepte alte șase luni. Dar Teodora nu se putea mulțumi cu gândul ăsta, că organismul îl va da afară în timp, era deja panicată, mai ales că una dintre prietenele ei se luptase ani de zile cu niște leziuni precanceroase. Cum urma să vină în România, a decis să treacă și pe la un ginecolog de la noi, să vadă dacă va avea o abordare diferită.
A ajuns la o clinică privată, unde a făcut încă o colposcopie, să vadă cât de lezat a fost colul de virus.
Foto © Paitoon Youlike | Dreamstime.com
„Toți medicii din Belgia la care am fost au fost foarte ok, n-am simțit niciodată nimic, au fost foarte blânzi, era foarte ok. Comparativ, în România a fost foarte dureros. Doctorul țipa la asistentă: «măi, ține-o de picioare, hai că nu pot, că nu văd, hai, mai îndepărtează». Eu eram cu picioarele așa, tremuram toată că nu mai puteam sta, plus că mă durea. Și mi-au arătat pe o cameră digitală ce se vede acolo. Și doctorul a zis «dar ce aveți aici, că e ceva ciudat, nu înțeleg, e foarte dubios». M-am speriat foarte tare, am și sângerat, ceea ce nu mi se întâmplase niciodată”, spune Teodora.
După control, medicul i-a recomandat să facă o operație de îndepărtare a țesutului afectat. Altfel, a zis acesta, se îndreaptă sigur spre cancer. Peste două luni, patru luni, cinci ani, n-a putut da un termen exact.
Întoarsă în Belgia, a căutat să se programeze la medici universitari care fac cercetare fix pe HPV. În urma biopsiei, mesajul specialistului belgian a fost foarte clar: leziunile ei sunt încă de grad jos, deci nu există motive de îngrijorare și o operație de extirpare a țesutului afectat ar fi inutilă, pentru că virusul este încă foarte activ și poate avansa în continuare.
„În 70-80% din cazuri, genul de leziune pe care o aveam eu trece de la sine, eram într-un stadiu foarte incipient al virusului, care nu e nicidecum nici canceros, nici precanceros, se numește CIN1. Mi-a spus că dacă avansează, putem foarte bine să facem la un moment dat o conizație (n.r. îndepărtarea chirurgicală a unui fragment de țesut de la baza colului uterin)”, explică Teodora.
Alina, 33 de ani, a trecut prin experiențe similare până a găsit un medic capabil să comunice fără a pune sare pe rană. Acum un an a descoperit că are o tulpină cu risc ridicat, 31, care a provocat leziuni la nivelul colului, fiindu-i prescris un tratament de stimulare a imunității. În ciuda tratamentului, la următorul control a descoperit că leziunea avansase. De atunci și până astăzi, a trecut pe la zece medici, inclusiv în sistemul de stat, spune ea. Aproape toți, cu excepția ultimului, au abordat problema pe un ton încărcat de panică.
„Erau dornici să taie, fără a se uita prea mult la situație. La stat am dat de unul care voia să taie mai mult, ca să fim siguri. Și într-un final am ajuns tot la privat. Am încercat la stat și din cauza costurilor. Ajungi undeva spre 3000 de lei cu intervenția asta pe care trebuie s-o fac”, explică Alina.
Chit că și doctorul final, cel la care este acum, a ajuns la aceeași concluzie, că e nevoie de o intervenție chirurgicală, a fost primul capabil să-i explice calm, cu empatie, ce e de făcut, cum va arăta intervenția. Interesant este și că înainte de a ajunge la cineva mai ok, aproape toți doctorii pe la care a trecut îi cereau să o ia de la capăt cu analizele și colposcopia, de parcă cei dinaintea lor nu erau demni de încredere. Ceea ce Alinei nu i-a picat deloc bine, ținând cont că sunt niște proceduri costisitoare și deloc comode. Costuri care se adaugă oricum tratamentului de stimulare a imunității, nici acela foarte ieftin.
„O cutie de Papilocare este peste 100 de lei, una de Coriolus e pe la 100 de lei. Papilocare are șapte doze, în prima lună trebuie să iei zilnic, asta înseamnă patru cutii într-o lună. După prima lună, iau o dată la 2 zile, deci două cutii într-o lună. Se adună. Mi se pare că e puțin prohibitiv”, explică Alina costurile schemei de tratament.
Un virus pentru care doar femeia este responsabilă
Deși în afara medicului din România toți ceilalți i-au dat vești bune, Teodora își amintește că infecția a venit la pachet cu foarte mult stres și anxietate, plus senzația că este cumva „murdară”. Îi stătea pe creier faptul că are ceva și trăia cu teama că va da virusul mai departe sau poate în timp va contracta o altă tulpină, mai periculoasă.
„Chit că foloseam prezervativ, el nu protejează 100%, mi-era jenă să mă angajez în relații sexuale, nu mă puteam bucura de moment. Eram foarte panicată, foarte crispată. Nu aveam oricum, în ultimul timp, o viață sexuală foarte activă. După ce am descoperit HPV-ul, m-am restrâns și mai tare”, povestește ea.
Iar când discuta deschis despre asta cu diverși bărbați din viața ei, era înțeleasă doar pe jumătate. De pildă, când s-a văzut recent cu un tip din România, Teodora i-a spus cât se poate de clar că face sex doar cu prezervativ, pentru că are HPV și nu vrea să dea mai departe sau să ia o tulpină nouă. Tipul a fost relativ înțelegător, i-a zis că a avut și el, că a fost cu tipe care l-au avut la rândul lor.
„El era conștient, a fost o conversație ok. Dar tot ar fi vrut fără. Evident, pentru bărbați problema este că și dacă sunt conștienți de problemă, pe ei nu-i afectează treaba asta - sau doar foarte rar. Mi se pare că e o chestie în care tu, ca femeie, îți asumi toată responsabilitatea actului sexual și toate efectele dacă se întâmplă ceva”, spune Teodora.
Acest gen de responsabilizare, orientată strict către femei, a fost resimțită și de Alina, în discuțiile ei cu diverși medici. Niciunul dintre ei nu i-a spus ce ar trebui să facă partenerul, virusul era o povară pe care ea și doar ea trebuia să o ducă. Asta deși bărbații pot suferi la rândul lor din cauza virusului și-l pot transmite foarte ușor mai departe.
Conferinţa naţională RoVaccin 2017, organizată de Societatea Română de Microbiologie, în Bucureşti, sâmbătă 25 martie 2017. Inquam Photos / George Călin
„Mi s-a părut interesant că nici măcar nu sunt vizați de conversație”, spune Alina.
Climatul ăsta, întreținut uneori și de medici, le face pe unele femei să fie foarte selective când decid cu cine abordează subiectul. Mai ales că e o infecție cu transmitere sexuală și, în mod automat, vine la pachet cu o anumită stigmă. Maria își amintește că, la un moment dat, în timpul unui control ginecologic de rutină, doctorul a văzut în sistem că fusese diagnosticată cu HPV. Prima lui curiozitate: câți parteneri sexuali a avut? Asta deși e o boală atât de răspândită (există studii care arată că 80% dintre bărbați și femei intră în contact cu o tulpină a virusului până la 45 de ani) încât îl poți lua și dacă ai făcut sex cu o singură persoană.
Pe fondul acestei stigme, Maria spune că a putut discuta deschis și fără teama de a fi judecată doar cu prietenele apropiate, mai ales că, ulterior, unele dintre ele s-au confruntat cu aceeași problemă.
„Uite, părinților mei nu le-am zis, pentru că e o boală cu transmisie sexuală. Știau că sunt activă sexual. Dar mi-a fost rușine, le-am zis cu mult timp după că am făcut operație. N-am primit foarte mult suport emoțional nici din partea partenerului de atunci, adică tipul care mă îndemnase să mă testez”, povestește Maria.
Uneori, dozele ajung după un an sau doi de la depunerea cererii
În țări precum Australia, programele extinse de screening și vaccinare aproape că au dus la eliminarea completă a problemei. Un studiu de acum patru ani preconiza că până în 2028, mai puțin de patru australience din 100 de mii vor mai fi diagnosticate cu cancer de col uterin. Între timp, România e campioană la morți de cancer și se chinuie de ceva timp să restarteze campania eșuată acum mai bine de un deceniu, cu rezultate vizibile abia de doi ani încoace.
Dr. Raluca Zoițanu, medic de familie și președinte al Federației Naționale a Patronatelor Medicilor de Familie, spune s-a întâmplat deseori ca medicii strângă cereri de la părinți, pe care care apoi le trimiteau către DSP-uri, iar acolo se încheia tot procesul, pentru că dozele întârziau să apară. Acest lucru a început să se schimbe prin 2020, când statul a cumpărat în sfârșit 33 mii de doze, reușind să vaccineze peste 28 de mii de fete în cursul anului respectiv, conform unui material Hotnews publicat în aprilie 2021.
Din cele 40 de mii cumpărate în 2021, doar 12.698 fuseseră utilizate până la sfârșitul lunii septembrie, arăta acum patru luni un comunicat al ministerului, deși programul fusese extins de Ioana Mihăilă (la presiunea societății civile, prin ONG-uri precum Asociația Mame pentru Mame) pentru a cuprinde fete cu vârste de până la 18 ani.
De regulă, cam ăsta este traseul vaccinului în natură: medicii strâng cereri, le trimit către DSP-uri, acestea comunică la rândul lor către minister, iar ministerul calculează câte doze trebuie să cumpere. Odată cumpărate, dozele parcurg traseul în sens invers, spre cabinetele medicilor de familie. Sună simplu, dar procesul nu este constant și predictibil, explică medicul de familie într-un interviu telefonic acordat PressOne.
„Senzația mea este că, atunci când ministerul are niște bani în buget, mai cumpără o serie de doze și cumpăratul nu este de pe o zi pe alta. Dozele ajung la o distanță chiar și de un an sau doi față de când au făcut părinții cererea. Bucuria este că majoritatea părinților nu se răzgândesc, poate și pentru că semnează, deci practic au făcut o comandă fermă pentru un vaccin care costă în jur de 2100 de lei pentru trei doze sau 1400 pentru două. Ar fi mult mai simplu dacă această doză ar exista pur și simplu la nivelul DSP-ului și noi, în fiecare lună, am cere exact pentru cei care au depus cereri în luna anterioară”, povestește dr. Zoițanu.
Pentru a simplifica puțin procesul, Ana Măiță și-a propus ca anul acesta să determine ministerul să implementeze o platformă de programare la vaccinul anti-HPV, una similară cu cea făcută de Serviciul de Telecomunicații Speciale (STS) pentru campania de vaccinare anti-COVID.
„Problema este că eu cu ochii mei am văzut centralizări de la DSP-urile județene cu zero doze cerute. Eu nu pot să cred că există județ în România în care niciun părinte nu a cerut o doză de vaccin. Luăm scheletul de la platforma COVID, îl simplificăm și-l facem în așa fel încât să se poată programa părinții pe baza a două cifre simple, cu CNP-ul copilului și codul de parafă al medicului vaccinator. Tăiem toate hârtiile, să avem o imagine rapidă, transparentă, în timp real, a numărului de cereri. Și este o ocazie de promovare a vaccinului, pentru că le arătăm părinților ce simplu este, nu mai trebuie să meargă la medicul de familie”, susține Ana Măiță.
Anul trecut, când instituția era condusă de Ioana Mihăilă, Ministerul Sănătății a promis că vaccinarea gratuită se va extinde și la băieții cu vârste cuprinse între 11 și 18 ani. În alte țări din Europa, vaccinarea băieților se face deja de câțiva ani, lucru foarte important, pentru că pot transmite virusul la fel de bine și pot dezvolta diverse alte tipuri de cancere din cauza lui (cancere orofaringiene, de pildă).
„Anul ăsta, primul meu obiectiv este să introducem și băieții, să determin ministerul să se țină de cuvânt, conform promisiunii făcute în 2021. Eu mi-am vaccinat ambii băieți pe banii personali, pe care nu-i are orice familie de dat. Este o sumă considerabilă. A trebuit să pun bani deoparte, să decid că în loc să mergem într-o vacanță de familie, îi dăm pe patru doze de vaccin”, spune Ana Măiță.
Din păcate, la fel ca-n timpul primei tentative de vaccinare împotriva HPV, lipsește în continuare efortul Ministerului Sănătății de a promova vaccinarea pe toate canalele posibile. Nici măcar n-a distribuit broșuri sau postere către cabinetele de medicină de familie, acest lucru fiind lăsat în sarcina companiilor producătoare de vaccinuri. De regulă, spune dr. Raluca Zoițanu, această lipsă de implicare este motivată prin lipsa de fonduri dedicate promovării.
„DSP-urile spun la fel, că e un buget ridicol, de câteva sute de lei pe an pentru astfel de materiale și campanii de promovare”, spune medicul.
Cu toate acestea, pe fondul noii campanii, a crescut și numărul de cereri de vaccinare, explică dr. Zoițanu. Pe de-o parte, părinții sunt informați din presă, că au văzut toate articolele și postările din social media, pe de altă parte și medicii pro-vaccinare au devenit mai activi în sensul ăsta, pentru că acum au garanția că dozele cerute vor veni în cele din urmă. Înainte, puteau să le spună părinților că vaccinul există și că pot să-l comande în farmacii pe bani mulți sau că pot face cerere către stat, dar fără garanția că cererile vor fi soluționate într-un an sau doi.
Chiar dacă numărul de cereri a crescut, cei care le depun sunt în continuare relativ puțini, dacă e să raportezi numărul lor la întreaga populație. De regulă, sunt mame deja informate, ori pentru că au avut un caz în familie sau printre cunoscuți, ori pentru că au fost îndrumate de medicii ginecologi să-și vaccineze fetele. Iar dintre părinții pe care-i abordează și informează medicii de familie, unii sunt temători, spun că se mai gândesc și apoi nu mai revin niciodată asupra subiectului.
„Din păcate, nici nu avem foarte mult timp să stăm, o conversație care să rupă barierele neîncrederii în vaccinare necesită vreo jumătate de oră. Au multe întrebări și nu prea poți răspunde la toate într-o consultație obișnuită, de cinci-zece minute, sună și telefonul întruna”, spune dr. Zoițanu.
În plus, medicul trebuie să ducă o luptă constantă cu dezinformarea din social media și de la TV. De multe ori, dr. Zoițanu își rupe din timpul personal pentru a face research pe Internet, în afara bulei pro-vaccinare, să vadă ce minciuni și jumătăți de adevăruri are de combătut ziua următoare la cabinet.
OK, dar ce opțiuni au femeile care au trecut de 18 ani? Să scoată bani din buzunar, practic. O doză de vaccin costă de la 600 de lei în sus, iar de la 15 ani e nevoie de trei. Cu toate astea, toate cele trei femei care au stat de vorbă cu PressOne sunt hotărâte să-și facă vaccinul. Din nefericire, atât Alina, cât și Maria spun că niciunul dintre doctorii români pe la care au trecut nu l-au recomandat, au trebuit să aducă ele vorba despre el. Poate și din cauza vârstei, dar asta n-ar trebui să fie neapărat o piedică, ținând cont că el poate fi administrat până la 45 de ani.
„Ultima oară când mi-a ieșit negativă genotiparea HPV, am întrebat de el. Mi s-a zis că nu este foarte eficient și, până la urmă, dacă ai un partener stabil, de încredere, este ok. Și am zis că da, nu e cazul. Având în vedere că am trecut prin toată chestia asta, nu vreau să-mi mai asum din nou riscurile. Știu că la vârsta asta vaccinul nu este la fel de eficient, dar aș vrea să-l fac tocmai pentru a sta un pic mai liniștită”, explică Maria.
*Numele a fost modificat pentru a-i proteja identitatea.
Avem nevoie de ajutorul tău!
Jurnalismul independent și de serviciu public nu se face cu aer, nici cu încurajări, și mai ales nici cu bani de la partide, politicieni sau industriile care creează dependență. Se face, în primul rând, cu bani de la cititori, adică de cei care sunt informați corect, cu mari eforturi, de puținii jurnaliști corecți care au mai rămas în România.
De aceea, este vital pentru noi să fim susținuți de cititorii noștri.
Dacă ne susții cu o sumă mică pe lună sau prin redirecționarea a 3.5% din impozitul tău pe venit, noi vom putea să-ți oferim în continuare jurnalism independent, onest, care merge în profunzime.
Share this